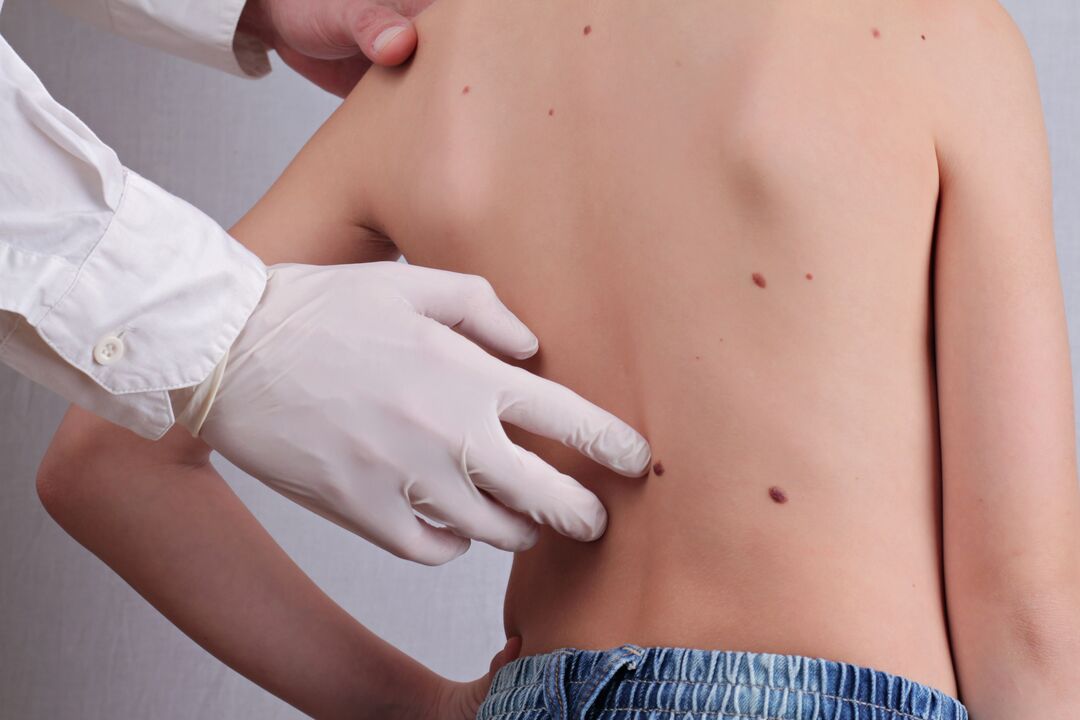
Os papilomas son formacións benignas únicas ou múltiples que se producen en diferentes partes do corpo. Exteriormente preséntanse en forma de papilas cunha base. A consistencia é densa ou suave. A cor pode variar de marrón claro a marrón escuro.
Os papilomas da pel estropean o aspecto, nas mucosas das estruturas anatómicas internas provocan hemorraxias e a aparición de úlceras, na larinxe afectan a respiración e cambian o timbre da voz. É posible desfacerse dos crecementos mediante escisión cirúrxica, electrocoagulación, láser, criodestrución e outros métodos.
Que pasou
Os papilomas son neoplasias benignas que afectan á pel e ás estruturas celulares epiteliais. A principal causa da súa aparición é a infección por un virus papilomatoso humano (cun nivel alto ou baixo de oncoxenicidade).
O código da enfermidade ICD-10 é D23. A clasificación da condición patolóxica depende da localización da lesión. Por exemplo, se a patoloxía aparece no pescozo ou na cabeza no cabelo, asígnaselle o código D23. 4, se se localiza nos brazos e no ombreiro - D23. 6, se afecta o abdome, a parte púbica nos homes e mulleres, zona do peito e das costas - D23. 5 e así por diante.
Paga a pena notar que o papiloma ten unha predisposición a dexenerar nunha forma maligna.
Tipos
Existen varios tipos de formacións papilomatosas, que difieren en estrutura, forma, cor e outras características.
Simple (vulgar)
Este é un dos tipos máis comúns de papilomavirus. Neste caso, a formación de papilomas na pel pode ser provocada por varios tipos de cepas á vez. Segundo as estatísticas, preto do 30% da poboación atopouse con eles polo menos unha vez.
O lugar favorito das verrugas comúns son os membros superiores, especialmente as mans. Non obstante, tales crecementos poden cubrir o corpo, as palmas das mans, os dedos dos pés e outras superficies.
Tales verrugas ocorren en áreas de danos na pel debido a unha diminución do sistema inmunitario local.
Externamente, os papilomas vulgares aseméllanse ás papilas. Nas primeiras fases de desenvolvemento, o diámetro non pode alcanzar máis de 2 milímetros. A cabeza da verruga é suave cunha estrutura uniforme, elevándose sobre a superficie da epiderme.
Cando aparecen tales formas, nótase unha pigmentación leve. Como resultado da recepción constante de nutrición debido ao crecemento das raíces profundas na pel, os crecementos aumentan gradualmente.
Moitas veces, na parte central pódese observar a aparición dun cabelo, o que indica a natureza benigna da formación.
Filiforme
Trátase de focas cun talo fino e unha cabeza na parte superior. Tales crecementos non se poden confundir con outras variedades debido ás peculiaridades da súa estrutura.
A aparición de papilomas no corpo desta variedade obsérvase despois dos 45 anos de idade en lugares con pel delgada. En particular, fórmanse na axila, no esternón en mulleres e homes e na zona do pescozo.
A medida que os tumores aumentan de tamaño, esténdense e fanse máis grandes. A cabeza dos crecementos ten cor amarela ou rosa. O nivel de pigmentación é débil.
Plano
En aparencia, semellan pequenas placas que se elevan lixeiramente por riba da superficie da pel. A raíz ten unha estrutura densa e crece profundamente nas capas da derme, o que pode indicarse pola aparición de sensacións dolorosas debido ao impacto mecánico ou a lesións.
Tales crecementos localízanse na maioría das veces na zona das extremidades superiores. Tamén hai papilomas na cara. Nalgúns casos, neoplasias deste tipo aparecen na zona anal, na zona púbica nos homes e nos labios maiores nas mulleres. Debido ao feito de que nestes lugares reciben nutrición activa, comezan a crecer activamente.
Os papilomas planos son difíciles de tratar. Despois da eliminación, unha cicatriz ou cicatriz permanece no lugar do crecemento.
Apuntado
Exteriormente parecen papilas, cuxo tamaño non supera os 2-3 milímetros de diámetro. As neoplasias tenden a crecer rapidamente; a partir dun crecemento pequeno, aparecen grandes crecementos na pel. A forma aseméllase a un pente de galo ou coliflor.
O perigo deste tipo de condilomas é que hai unha alta probabilidade de desenvolver procesos infecciosos e inflamatorios nas mulleres na zona dos labios menores ou da vaxina. Tales formacións son facilmente feridas, o que pode causar infección.
O problema con tales papilomas é que son propensos a recaídas frecuentes mesmo despois do tratamento con medicamentos antivirais ou cirurxía.
Plantar
A causa da papilomatose da pel dos pés é a presenza de cepas de virus dos tipos 1, 2 e 4 no corpo. Os elementos semellan callos, pero en aparencia parecen simples papilomas. Tamén se distinguen polo feito de que baixo a presión mecánica doen, non teñen un patrón de pel.
Os papilomas plantares son propensos á autodestrución, especialmente se afectan ao corpo dun neno. A miúdo comezan a formarse pequenas burbullas preto da lesión primaria. Co paso do tempo, transfórmanse, o que contribúe á aparición da papilomatose mosaica.
Xuvenil
Este tipo de crecemento ocorre en casos raros, principalmente en nenos pequenos. A infección con eles ocorre no momento do parto, se a nai tiña verrugas xenitais nos seus xenitais nese momento.
Localización
As verrugas filiformes localízanse a maioría das veces na zona facial. Pódense situar debaixo dos ollos, na fronte, na orella, no pescozo en homes e mulleres. As neoplasias de tipo vulgar caracterízanse pola súa aparición nos talóns e nas mans. Ademais, as verrugas poden estar nos dedos, nádegas, coxas, cóbados, no embigo, debaixo das glándulas mamarias, papilomas baixo os brazos, na lingua, na gorxa e outras partes do corpo.
En xeral, a papilomatose refírese a unha enfermidade xeneralizada na que todo o corpo está cuberto de papilomas.
Ademais, as neoplasias poden afectar o fígado, a cavidade oral, as vías respiratorias, os pulmóns, os riles e outros.
Causas
O virus do papiloma humano está presente en case todos os corpos e non se deixa sentir por moito tempo. Non obstante, en determinadas circunstancias, comeza a ser máis activo, provocando así a aparición de crecementos parecidos ao papiloma na pel.
O desenvolvemento do proceso patolóxico pode verse influenciado por varios factores. Os máis comúns inclúen os seguintes:
- desprotexidasexualcomunicacións;
- cambio frecuente de sexosocios;
- debilitandoinmunidade;
- incumprimentohixiéniconormas da cavidade bucal e da zona íntima;
- enfermidades de órganosgastrointestinal- tracto intestinal;
- violaciónintercambioprocesos;
- malnutrición;
- recepcióncitostáticosou drogas hormonais.
O principal factor de risco de infección para os homes considérase que son malos hábitos que contribúen a unha diminución do sistema inmunitario. A inhalación regular de fume de tabaco aumenta a probabilidade de desenvolver papilomatose laríngea.
Vías de infección
Os expertos distinguen 4 tipos de transmisión do virus do papiloma humano.
Sexual
Este camiño considérase un dos máis comúns. O virión pode entrar no corpo humano en calquera momento durante o contacto sexual. Tamén cómpre ter en conta que os anticonceptivos de barreira só poden previr a infección dos órganos xenitais, mentres que o perineo e o pube permanecen desprotexidos.
Doméstico
Hai unha alta taxa de supervivencia do virus nun ambiente húmido. Neste caso, a infección é posible ao visitar un lugar público, por exemplo, unha casa de baños, piscina, sauna ou baño. O virus tamén pode entrar no corpo a través da pel mentres usa a toalla ou a toalla doutra persoa.
Contacto
A infección é posible no momento en que a zona danada da pel entra en contacto co papiloma ferido. Este proceso chámase autoinfección, cando o propio portador da enfermidade transfire virións dunha zona patolóxica do corpo a outras sans.
De nai a feto
O virus non ten a capacidade de penetrar na placenta. Non obstante, a infección é posible no momento en que o feto pasa pola canle de parto da nai.
Diagnóstico
Se sospeitas do desenvolvemento da papilomatose, recoméndase contactar cun venereólogo e dermatólogo.
Só se pode facer un diagnóstico final en función dos resultados obtidos durante o exame.
Exploración clínica
Na cita, o médico identifica todos os tipos de formacións que están presentes no corpo humano. Examínanse e tómanse certas notas. Se se detectan verrugas anogenitais, o paciente recibe unha remisión para o seu exame a un xinecólogo. Os homes poden ser sometidos a ureteroscopia.
Colposcopia
Este é un procedemento de diagnóstico que consiste en examinar os órganos xenitais femininos. Para realizar a manipulación, úsase un dispositivo especial: un colposcopio. Grazas aos medicamentos utilizados durante o exame, é posible non só detectar o virus, senón tamén avaliar a natureza da súa manifestación.
Análise por PCR
A reacción en cadea da polimerase permite detectar a infección, así como establecer a presenza doutros procesos patolóxicos que poden transmitirse sexualmente.
Exame citolóxico
Implica unha clasificación que divide a patoloxía en 5 clases. O primeiro indica unha imaxe citolóxica normal, o segundo significa a presenza dun gran número de estruturas celulares atípicas que poden provocar un proceso de cancro.
Histoloxía
Permite estudar áreas profundas da capa de Malpighi, o que permite confirmar ou refutar a presenza de coilocitos nelas.
Proba de selección
Axuda a detectar rapidamente altas concentracións de virus no corpo humano. Este tipo de investigación gañou gran popularidade debido á súa precisión.
Tratamento
Se a verruga non é perigosa e non é propensa á malignidade, non hai necesidade de medidas terapéuticas especiais. O médico recomendará tomar medicamentos para fortalecer o sistema inmunitario. Se hai unha alta probabilidade de que o crecemento se volva maligno, prescríbese a opción de tratamento óptima.
Medicación
A actividade vital dos microorganismos patóxenos pódese suprimir usando os seguintes medicamentos antivirais:
- complexos vitamínicos e minerais;
- axentes inmunoestimulantes.
Se non se confirma o desenvolvemento dun proceso oncolóxico, pódense usar pomadas especiais na casa.
Cirúrxico
A eliminación da verruga é posible de varias maneiras.
Criodestrución
Procedemento terapéutico que consiste en expoñer papilomas a baixas temperaturas, o que finalmente leva á destrución de estruturas patolóxicas. Cunha manipulación de alta calidade, é posible non só deter o crecemento dos tumores, senón tamén evitar a súa aparición no futuro.
A complexidade deste método é que non hai forma de controlar a profundidade de penetración do frío no tecido. Se o procedemento non se realiza completamente, poden quedar restos de papiloma na pel, o que levará á súa reaparición.
Electrocoagulación
Os tumores benignos son cauterizados aplicandolles corrente eléctrica. Neste caso, o médico preconfigura o dispositivo a unha determinada frecuencia e tensión. O tipo de accesorio para o dispositivo selecciónase en función do tamaño e do grosor do crecemento.
Usando un bucle, o especialista elimina primeiro o talo da formación e despois cauteriza o propio elemento. Durante o traballo, prodúcese a coagulación simultánea dos capilares, o que impide o sangrado.
Despois da eliminación, a zona operada é tratada cun antiséptico.
Radiocirurxía
A lesión está exposta a un fluxo de ondas de radio de baixa frecuencia. Neste caso, os electrodos capturan só áreas danadas, o tecido san permanece intacto. No lugar do crecemento eliminado fórmase unha ferida.
Láser
O método é considerado un dos máis populares debido á súa sinxeleza e velocidade de implementación. A sesión non leva de media máis dun cuarto de hora.
O procedemento en si non está acompañado de dor, pero o paciente pode experimentar molestias leves.
A queima dos papilomas prodúcese ao expoñelo a un raio láser, o que provoca a evaporación capa por capa das células e a escisión completa do elemento.
Se tratas os papilomas deste xeito, a probabilidade de recaídas redúcese ao mínimo.
Dieta
A nutrición para papilomas no corpo implica a presenza de leite fermentado, marisco, mel, allo, cebola, vexetais, carnes magras e peixes na dieta.
Se falamos de froitas, recoméndase consumilas entre as comidas principais como merenda. É mellor dar preferencia ás froitas amarelas, vermellas ou laranxas.
Cando eliminar
Recoméndase a eliminación completa das formacións parecidas ao papiloma se hai moitos papilomas no pescozo e outros lugares onde hai un alto risco de danos, que poden provocar o desenvolvemento de cancro.
Outras indicacións para a eliminación:
- activoalturaverrugas, o que pode significar trastornos máis graves no corpo;
- planificaciónembarazo, xa que é no contexto dos cambios hormonais que aumenta o risco de aparición de tumores benignos e malignos.
Ademais, é necesario eliminar os crecementos se son propensos a malignidade.
Por que son perigosos?
O principal perigo dos papilomas é a súa capacidade de dexenerar nunha forma oncolóxica. Ademais, as neoplasias, especialmente as localizadas en zonas abertas do corpo, son máis susceptibles de sufrir lesións, que poden provocar hemorraxias ou infeccións.
Pronóstico despois da eliminación
Se a eliminación se realiza mal ou está incompleta, o papiloma pode reaparecer. Para evitar que isto ocorra, non se recomenda automedicarse.
Ademais, algúns tipos de crecementos pola súa natureza son propensos a recorrer, independentemente da eficacia da terapia. Para evitar isto, primeiro debes eliminar a causa raíz.
Prevención
Seguir unha serie de recomendacións axudará a previr a enfermidade:
- tratar só con protexidossexo;
- use os seus propios artigos exclusivamentehixiene;
- fortalecerse regularmenteinmunidade;
- comer alimentos saudables e de calidadeprodutos;
- someterse a médicosexamecon fins preventivos polo menos unha vez ao ano.
Os papilomas no corpo son neoplasias benignas, na maioría dos casos non causan molestias a unha persoa. Algúns tipos de crecementos, especialmente cando están expostos a certos factores, poden chegar a ser malignos.
Para previr esta condición, cando aparece un bulto, recoméndase consultar a un especialista que, se é necesario, prescribirá o tratamento axeitado.

















